
Die Arthrose des Hüftgelenkes (auch Koxarthrose / Coxarthrose) ist –wie die Arthrose eines jeden Gelenkes- gekennzeichnet durch einen zunehmenden Verlust des Gelenkknorpels. Im Röntgenbild erscheint der Gelenkknorpel nicht direkt sichtbar, und der Arzt kann nur aus der Breite des Gelenkspaltes auf die Stärke der Knorpelschicht schließen. Aufgrund verschiedener Ursachen (angeborene Gelenkfehler, Verletzungen, verschiedene rheumatische Erkrankungen, oder erworbene Deformitäten der gelenkbildenden Knochen) kann sich der Knorpel abnutzen. Darauf reagiert die Gelenkschleimhaut mit einer Entzündung, die dann Schmerzen verursacht und das Gelenk weiter schädigt. Zunächst treten die Schmerzen vor allem bei längerer Belastung, so beim Joggen oder beim Wandern besonders im Gebirge auf. Später bestehen dann auch in Ruhe Schmerzen – oft auch nachts. Meist lokalisieren sich die Schmerzen auf die Leiste, später strahlen sie auch in den Oberschenkel aus. Weitere typische Symptome sind Bewegungseinschränkungen, die vor allem beim tiefen Sitzen und auch beim Fahrradfahren mit tief eingestelltem Sattel zutage treten. Oftmals bemerken die betroffenen Personen auch eine Verkürzung des betroffenen Beines, die aus dem Knorpelverlust resultiert.
Diagnostik:
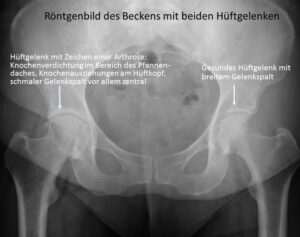
Zunächst wird durch eine intensive Befragung zur Entwicklung, dem Auftreten und dem Charakter der Symptome der Arzt die Beschwerden werten und andere Krankheiten versuchen auszuschließen. Auch bspw. ein Leistenbruch, Wirbelsäulenverschleiß und Muskelzerrungen können zu ähnlichen Beschwerden führen. Darauf folgt eine gründliche Untersuchung. Hier wird auf Beinlängenunterschiede, Wirbelsäulenverkrümmungen, Beckenstellung, Bewegungseinschränkungen des Hüftgelenkes, Muskelschwächen u.a. geachtet. Sollte sich der Verdacht auf eine Hüftgelenkserkrankung erhärten, dann gibt zumeist ein Röntgenbild näheren Aufschluss. Hier ist der Knorpelverlust auf Grund des nur noch schmalen oder zuweilen auch völlig aufgehobenen Gelenkspaltes auszumachen. Weitere typische Röntgenbefunde einer Arthrose sind Knochenanlagerungen, Knochenzysten und Knochenverdichtungen. Manchmal diagnostiziert der Arzt anhand des Röntgenbildes auch eine Hüftkopfnekrose. Hier stirbt der Knochen des Hüftkopfes ab. Oftmals bleiben die Ursachen dafür unbekannt.
Therapie:
Im Frühstadium einer Koxarthrose können korrigierende Eingriffe an den gelenkbildenden Knochen ein weiteres Fortschreiten der Arthrose verhindern. In bestimmten Fällen kann der Eingriff auch arthroskopisch durchgeführt werden. Hierfür werden Mini-Instrumente und eine Kleinstkamera in das Gelenk eingebracht und so der Eingriff schonend durchgeführt. Manchmal ist es sinnvoll –z.B. bei Vorliegen einer sogen. Dysplasie- , den Knochen (Becken und/oder Oberschenkelknochen) durchzusägen, in eine andere Stellung zu bringen und wieder zu verschrauben. Nach mehreren Wochen ist der Knochen dann wieder in der dann korrigierten Stellung verheilt.
Sollte der Gelenkverschleiß jedoch weit fortgeschritten sein, ist ein Hüftgelenksersatz durch eine Prothese eine sehr attraktive Behandlungsmethode. Der Ersatz eines arthrotischen Gelenkes zählt seit über 50 Jahren zu den erfolgreichsten Operationen. Die Patienten profitieren von dieser Maßnahme zumeist in erheblichem Maße, die Lebensqualität verbessert sich wesentlich.
Wie ist eine Hüftprothese aufgebaut?
Die meisten Prothesen bestehen aus einer Beckenkomponente (im Bild blaues Oval) und einer Femurkomponente (rotes Oval). Die Beckenkomponente ist eine Metallschale –auch Pfanne genannt-, in die ein Inlay aus Keramik, Plastik oder Metall eingesetzt wird. Die Prothesenpfanne wird in die vorbereitete Hüftpfanne des Beckenknochens eingeschlagen oder eingedreht. Das Inlay wird anschließend in der Pfanne fixiert.
Die Femurkomponente wird in den Oberschenkelknochen (Femur) eingebracht. Hierbei handelt es sich um einen Metallschaft, der in den vorbereiteten Oberschenkelknochen eingepresst wird. Auf diesen Schaft wird anschließend ein Metall- oder Keramikkopf aufgesetzt, der sich dann im Pfannen Inlay bewegt.
Welche Unterschiede gibt es bei den Prothesen?
Grundsätzlich unterscheidet man Implantate, die ohne von denen, die mit Hilfe von Knochenzement eingesetzt werden. Der Knochenzement besteht aus 2 Komponenten –einem Pulver und einer Flüssigkeit-, die während der Operation zusammengemischt werden. Der dann zunächst breiige Zement wird in den vorbereiteten Knochen eingepresst, in den Zement wird dann die Prothese hinein gedrückt. Innerhalb weniger Minuten härtet der Zement aus und geht dann eine feste Verbindung zum Knochen ein. Die Prothese ist dann sofort fest verankert.
Zementfreie Prothesen werden in den vorbereiteten Knochen eingepresst. Innerhalb von etwa 6 Wochen wächst dann der Knochen an die Prothese an. Dann ist die endgültige feste Verankerung erreicht.
Aus welchem Material bestehen die Prothesen?
Zementpflichtige Pfannen bestehen meist aus einem speziellen Polyethylen, hier ist kein Inlay erforderlich, da in die Pfanne gleich das Inlay eingearbeitet ist. Zementfreie Pfannen bestehen meist aus Titan, es gibt auch Tantal-Pfannen. Sie werden in das vorbereitete Knochenbett der natürlichen Hüftpfanne eingepresst (Pressfit-Pfannen) oder eingeschraubt (Schraubpfannen). Viele der zementfreien Pfannen bieten die Möglichkeit, Inlays aus Metall, speziellem Polyethylen oder Metall aufzunehmen.
Zementpflichtige Schäfte bestehen zumeist aus einer Metall-Legierung (z.B. Chrom, Kobalt, Nickel, Vanadium, Molybdän, Niob). Zementfreie Schäfte sind meistens aus Titan und oftmals mit einer Oberflächenbeschichtung aus knochenfreundlichem Hydroxylapatit oder Trikalziumphosphat versehen. Die Köpfe können aus Metall (meistens Chrom-Kobalt-Legierung) oder einer speziellen Keramik sein.
Welche Prothese ist die beste für mich?
Die Auswahl des optimalen Implantates hängt von zahlreichen Faktoren ab und wird vom Arzt getroffen, der eine hohe Erfahrung in der endoprothetischen Versorgung hat. Ist der Knochen durch eine jahrelange Osteoporose brüchig geworden, dann eignen sich zementpflichtige Prothesen, da die Fixierung im Knochen sofort am Ende der Operation erreicht ist. Das operierte Bein kann unmittelbar wieder belastet werden.
Prothesen, die ohne Zement eingebracht werden, setzen einen weitgehend gesunden und festen Knochen voraus. Ziel des Operateurs ist es immer, eine feste Verankerung im Knochen zu erreichen, und dafür so wenig wie möglich Knochensubstanz für die Vorbereitung des „Prothesenbettes“ zu zerstören oder zu entfernen. Bei jungen Patienten können bereits sehr kurze Schäfte eine feste Verankerung ermöglichen. Wenn das kurze Implantat dann nach vielen Jahren gewechselt werden muss, steht zumeist noch ausreichend Knochen zur Verfügung, um mit einer etwas größeren Prothese wieder eine feste Implantation zu ermöglichen.
Wie lange hält eine Hüftprothese?
Hier muss unterschieden werden zwischen der Abnutzung der Implantatkomponenten und deren Lockerung im Knochen. Oftmals ist eine Kombination von beiden Ursachen der Grund, weshalb ein Implantat teilweise oder komplett gewechselt werden sollte. Generell kann man damit rechnen, dass bei einem normalen Verlauf die Prothese 15 – 20 Jahre ihre Funktion erfüllt, bevor sie gewechselt werden muss. Bei jungen, körperlich noch sehr aktiven Patienten ist die Gefahr etwas größer, dass sich die Prothese auf Grund der stärkeren mechanischen Belastung bereits früher im Knochen lockert. Dafür haben diese Patienten aber auch bessere Knochenverhältnisse für einen Prothesenwechsel, da die Knochensubstanz gewöhnlich fester ist.
Die Abnutzung der Prothese erfolgt dort, wo sich die Prothesenkomponenten gegeneinander bewegen – zwischen Kopf und Inlay. Keramikinlays nutzen sich nur extrem langsam ab, sie können aber in seltenen Fällen zu einem gefürchteten Keramikbruch führen. Polyethyleninlays haben dieses Risiko nicht, die Abnutzung ist hier langsam aber stetig. Metallköpfe, die sich gegen Metallinlays bewegen, können durch den Abrieb zu permanent hohen Konzentrationen von Schwermetallionen (Chrom/Kobalt) im Blut führen.
Was ist, wenn ich eine Allergie auf bestimmte Metalle habe?
Metallallergien, besonders auf Nickel, sind nicht selten. In der Regel handelt es sich um Kontaktallergien der Haut auf diese Metalle. Nickelallergien fallen dann meist an typischen Stellen auf wie an Handgelenken (beim Tragen von metallischen Uhren-Armbändern), an Fingern und Ohrläppchen (durch das Tragen von Modeschmuck) oder unterhalb des Bauchnabels (durch den Kontakt von Metallknöpfen beim Tragen von Jeanshosen). Noch nicht genau geklärt ist, ob diese Allergien, die bei Hautkontakt offensichtlich werden, auch eine relevante allergische Reaktion im Körper –an der Prothese- auslösen. Sollte Ihnen eine Allergie bekannt sein, sprechen Sie das Problem bei Ihrem nächsten Arztbesuch an. Hier kann eine Alternative gefunden werden. Allergien auf Titan und Tantal sind extrem selten, Allergien auf Keramik sind nicht bekannt.
Kann es zu einer Infektion kommen?
Prothesennahe Knochen- und Weichteilinfektionen sind glücklicherweise selten und liegen bei etwa 1% aller Fälle. Sollte es dennoch dazu kommen, wird der endoprothetisch erfahrene Chirurg schnell und effektiv handeln. Die Behandlung muss dann zügig, konsequent und kompromisslos erolgen um erfolgreich zu sein.
Wird die Prothese gewebeschonend eingesetzt?

In fast allen Fällen ist eine minimalinvasive Implantationstechnik gut möglich. Über einen kurzen Schnitt (8-10 cm) werden die Muskelschichten zur Seite gedrängt und brauchen nicht durchtrennt oder abgelöst werden. Das führt einerseits zu einem geringen Blutverlust während der Operation und nur in seltenen Fällen zu Nachblutungen. Der größte Vorteil besteht jedoch in einer schnelleren Rehabilitation. Bereits Stunden nach der Operation, spätestens jedoch am nächsten Tag, können versorgte Patienten aufstehen und erste Schritte gehen. In den kommenden Tagen geht es dann schnell bergauf, da die Muskelfunktion weitgehend erhalten bleibt. Für eine spätere sportliche Betätigung ist diese moderne chirurgische Technik äußerst geeignet.
Nur in ausgewählten Fällen (bestimmte anatomische Besonderheiten, enormes Übergewicht, Vor-Operationen und/oder Verletzungen an der Hüfte) verlangen ein anderes Vorgehen. Ein erfahrener Chirurg wird die für Sie beste Technik mit Ihnen besprechen und ist mit allen chirurgischen Techniken gut vertraut.
Entscheidend ist nicht die Länge des Hautschnittes sondern der schonende Umgang mit dem Gewebe vor allem der Muskulatur.
Wie ist die Nachbehandlung?
Ziel der Operation ist es immer, sofort belastbare Bedingungen zu erreichen. Gemeint ist damit, dass der Patient nach der Operation mit dem versorgten Bein voll auftreten kann. Gelegentlich wird am Ende der Operation eine Drainage eingelegt, die das Blut nach außen ableitet. Die Drainage wird aber meist bereits nach einem Tag entfernt. Spätestens ab dem Tage nach der Operation steht der Patient auf und beginnt mit den ersten Schritten in Begleitung der Physiotherapeuten oder auch der Schwestern. Unterarmstützen sollen zusätzliche Sicherheit geben. Die körperliche Aktivität wird dann von Tag zu Tag gesteigert und nach einer Woche sollte der Patient ohne fremde Hilfe selbständig laufen können und auch das Treppensteigen beherrschen. Durch eine 3-4wöchige Rehabilitation anschließend in einer speziellen Klinik oder auch ambulant in einem Rehazentrum soll der Patient wieder fit für den Alltag werden. Ziel ist es, eine hohe Sicherheit beim Laufen zunächst auf ebenem Untergrund und dann auch auf unebenem Gelände zu erreichen, möglichst ohne dass Gehstützen verwendet werden müssen.
Ihr Arzt wird sie während der ersten Wochen intensiver betreuen. Später genügt in der Regel eine klinische Kontrolle in jährlichen Abständen.





Leave a Comment
(0 Kommentare)